Пиодермия — это гнойные воспалительные заболевания кожи, вызванные определенными микроорганизмами. Данные кожные заболевания широко распространены среди детей. Практически каждый ребенок сталкивается с проявлениями пиодермии на каком-то этапе. Ключевым моментом является контроль за распространением инфекции, так как некоторые виды пиодермии являются заразными и могут затрагивать других детей.
- Определение: Пиодермия — это кожное заболевание, вызванное бактериями, чаще всего стафилококками и стрептококками.
- Симптомы: Появление гнойничков, покраснение кожи, зуд, болевые ощущения, возможное повышение температуры.
- Причины: Наличие повреждений кожи, ослабленный иммунитет, неблагоприятные условия (влага, грязь).
- Диагностика: Осмотр врача, анализы для определения возбудителя, исключение других кожных заболеваний.
- Лечение: Антибиотики, местные антисептики, соблюдение гигиенических мер, укрепление иммунной системы.
- Профилактика: Регулярный уход за кожей, вакцинация, поддержание здорового образа жизни.

Общие данные о пиодермии
Слово «пиодермия» имеет греческие корни и переводится как «гнойная кожа», что точно отражает суть данной болезни. Нагноения на кожных покровах происходят из-за активности специфических кокковых бактерий, которые широко распространены в окружающей среде и являются частью условно-патогенной микрофлоры кожи. Полное избавление от этих бактерий невозможно, даже при соблюдении строгих правил гигиены — они постоянно попадают обратно на кожу.
Стоит помнить,
Что заражения могут происходить не только у детей — кокковая флора также может вызывать гнойные воспаления у взрослых. Однако у детей, как правило, они возникают чаще из-за особенностей иммунной системы, частых травм кожи и ее анатомических характеристик. Кожные покровы детей более тонкие, у них недостаточно местных иммунных факторов, что делает их более уязвимыми к бактериальным атакам.
Защитные функции кожи у младенцев достаточно слабые, что приводит к более тяжелым формам пиодермии у детей в возрасте до одного года.
По разным данным, свыше 100 миллионов детей по всему миру сталкиваются с различными видами пиодермии в возрасте одного года. Уровень заболеваемости не отличается в развитых и развивающихся странах; главный фактор — климатические условия. В жарких и влажных регионах наблюдается более суровое течение инфекций из-за повышенной потливости и жировой секреторной активности кожи, что может привести к распространению проявлений.
Важно отметить,
Что, по мнению специалистов, частые случаи пиодермии у детей связаны с недостаточностью ухода и пренебрежением гигиеническими принципами. Проблема чаще всего возникает в новорожденные периоды, составляя до 50% всех воспалительных состояний кожи.
Существует мнение врачей, что пиодермия является довольно частой кожной инфекцией у детей, причиной которой чаще всего становятся стафилококки или стрептококки. Симптоматика может варьироваться от покраснения и отека до образования гнойных пузырьков и корок. Родителям следует внимательно следить за состоянием кожи малыша и при первых признаках инфекции не откладывать визит к врачу.
Лечение пиодермии обычно включает применение местных антисептиков и антибиотиков, а в более сложных случаях может потребоваться системная терапия. Врачи подчеркивают важность ранней диагностики и правильного лечения для предотвращения осложнений и быстрого выздоровления ребенка. Также рекомендуется соблюдать гигиену и укреплять иммунитет, чтобы снизить вероятность повторных инфекций.
Пиодермия у детей представляет собой кожное инфекционное заболевание, чаще всего вызываемое стрептококками или стафилококками. Основные симптомы заболевания включают покраснение кожи, появление пузырьков, гнойничков, а также корок. Место поражения может зудеть и вызывать дискомфорт у ребенка. Важно отметить, что пиодермия может проявляться как на открытых участках кожи, так и в складках — например, подмышками или в паховой области.
При диагностировании пиодермии у детей необходимо учитывать не только внешние симптомы, но и общее состояние здоровья ребенка. В ряде случаев инфекция может сопровождаться повышением температуры, слабостью или нарушением аппетита. Для подтверждения диагноза врач может назначить лабораторные исследования, такие как посев на микрофлору, чтобы определить возбудителя и его чувствительность к антибиотикам.
Лечение пиодермии у детей включает как местные, так и системные меры. В зависимости от тяжести заболевания и характера возбудителя, могут быть назначены антисептические мази или антибиотики в таблетках. Также рекомендуется соблюдать гигиенические меры — регулярно менять одежду, обрабатывать пораженные участки кожи и избегать контакта с потенциальными источниками инфекции. Важно, чтобы вся терапия проводилась под контролем врача, чтобы избежать осложнений и рецидивов.
Причины развития пиодермии
Процесс возникновения пиодермии может быть первичным, когда воспаление возникает на здоровой коже, или вторичным, как следствие уже имеющихся проблем. Чаще всего пиодермия может развиваться на фоне зудящих дерматозов (аллергия, чесотка, экзема), когда дети расчесывают поврежденные участки кожи, подвергая их заражению. Мелкие ссадины, царапины, ожоги и укусы животных могут служить входными воротами для инфекции. Попадание стафилококков или стрептококков на поврежденные участки кожи вызывает их активное размножение и приводит к процессу нагноения.

Также на развитие пиодермии, особенно у малышей, могут повлиять проблемы с уходом, перегрев, а также чрезмерное потоотделение, которое может быть следствием неправильного одевания ребенка. При перегреве или, наоборот, переохлаждении происходит ослабление местной иммунной защиты кожи, что способствует более интенсивному размножению патогенных микробов. Наиболее уязвимыми являются поры кожи и области волосяных фолликулов, поскольку именно там происходит скопление бактерий.
Важно запомнить,
На кожные заболевания также могут влиять аномалии работы системного иммунитета, болезни нервной системы, расстройства обмена веществ и нарушения пищеварения. Наиболее явным предрасполагающим фактором к появлению пиодермии у детей является диабет.
В редких случаях может развиваться специфическая инфекционно-аллергическая реакция на возбудителей, по которой микроорганизмы проявляют агрессивность на уровне тканей, а организм в свою очередь чрезмерно реагирует на это, что приводит к обширным гнойным повреждениям.
Факторы, способствующие появлению пиодермии у детей, можно обобщенно разделить на две категории: внутренние, касающиеся здоровья самого организма, и внешние, возникающие под воздействием условий окружающей среды.
К внутренним факторам относятся:
- Врожденные или приобретенные иммунные нарушения, подтвержденный иммунодефицит;
- Перенесенные вирусные заболевания или длительные соматические болезни;
- Недостаток витаминов и минералов, связанный с несбалансированным питанием;
- Несоответствующая работа потовых и сальных желез, несовершенство защиты кожи, щелочная реакция;
- Общая аллергизация организма либо локальные аллергические проявления на коже.
Что касается внешних факторов, способствующих активизации бактерий и развитию кожных заболеваний, их можно выделить:
- Нарушение целостности кожных покровов;
- Проблемы с гигиеной кожи, избыточное использование антимикробных и моющих средств;
- Близкие контакты с детьми, имеющими пиодермию в детских учреждениях или на улице, а также использование общих предметов, игрушек и постели;
- Контакт с носителями потенциально патогенных микроорганизмов на коже или слизистых;
- Длительные физические и психоэмоциональные стрессы, истощающие иммунную систему;
- Неоптимальное питание, содержащее чрезмерное количество жиров и углеводов с дефицитом белков, витаминов и минералов.

Этапы развития заболевания, классификация
Первоначально пиодермия проявляется как острое заболевание, однако при игнорировании симптомов или попытках самолечения она может перейти в хроническую стадию. Пораженная область может быть ограничена одним участком — лбом, носом, лицом или шеей, и тогда речь идет о локальной пиодермии. Если же поражения охватывают несколько участков тела, это именуется разлитой формой заболевания; при обширном поражении говорят о тотальной пиодермии.
Поражения могут затрагивать лишь верхние слои кожи, не проникая в глубокие слои эпидермиса. В более сложных случаях возможно вовлечение дермы и волосяных фолликулов.
Существует несколько типов пиодермий, которые классифицируются следующим образом:
- Стафилококковые поражения;
- Стрептококковые поражения;
- Стафило-стрептодермия – сочетанное поражение обоими видами возбудителей.
Если говорить о клинической классификации, она основывается на различиях внешних проявлений заболеваний, в зависимости от затронутых участков кожи. Это включает специфические локализации и типичные клинические знаки пиодермии.
Пиодермия у детей представляет собой серьезную проблему для родителей. Симптоматика включает покраснение, зуд, образование гнойных пузырьков и корок. Заболевание часто развивается на фоне снижения иммунитета или после травм кожи. Многие родители отмечают, что своевременное обращение за медицинской помощью помогает избежать различных осложнений. Обычно лечение включает антисептики и антибиотики, как местного, так и общего действия. Важным аспектом остается соблюдение гигиенических норм и тщательный контроль за состоянием кожи ребенка. Некоторые родители делятся успешным опытом применения народных рецептов, однако всегда стоит обращаться к педиатру за консультацией. Пиодермия, как правило, поддается лечению, но требует внимательности и регулярного контроля.
Симптомы пиодермии у детей
Внешние проявления пиодермии, особенно на ранних стадиях, могут напоминать другие кожные заболевания, что затрудняет родителям различение инфекционных поражений и аллергических реакций или грибковых инфекций. Часто даже врачи не могут дать точный диагноз без проведения дополнительных анализов и тестов. Ключевое значение имеют результаты посевов и идентификация типа патогенного микроорганизма.

Существует ряд настораживающих симптомов, которые требуют обращения к врачу. К таким признакам относятся появление одного или нескольких гнойных пузырьков, заполненных жидкостью. Сыпь может локализоваться на одной части тела или распространяться на соседние участки. Особенно часто поражается лицо и волосистая часть головы; множественные высыпания могут сливаться, образуя корки и мокнущие участки. На участках лица и шеи повреждения могут быть достаточно глубокими.
В зависимости от возбудителя специфические проявления сыпи могут иметь следующие характеристики:
- Стафилококковые инфекции часто вовлекают волосяные фолликулы и окружающую кожу. При внимательном осмотре гнойничка можно увидеть растущий волос. Бактерии данного типа вызывают более выраженное гнойное воспаление, приводящее к образованию фурункулов и карбункулов, в то время как поверхностные воспаления возникают реже.
- Стрептококковая инфекция, как правило, поражает гладкую кожу, вызывая появление пузырьков, заполненных мутной жидкостью. Кожа вокруг пузырьков воспаляется, однако сами пузырьки имеют тонкую оболочку и легко разрываются, что приводит к образованию эрозий при незначительных травмах. На месте разорванных пузырьков формируются корочки серовато-желтого цвета, и после их отпадения не происходит появления пигментации или рубцов.
Каждый тип пиодермии имеет свои характерные симптомы:
Фолликулит – это образование на коже болезненных узелков красно-синего цвета, которые быстро превращаются в гнойнички.
Остеофолликулит – возникает в виде гнойничков, по центру которых расположен волос, затрагивает кожные участки головы и тела, в частности, участки роста волос.
Эпидемическая пузырчатка – это серьезное заболевание, которое затрагивает ладони и подошвы, формируя пузыри, на месте которых впоследствии возникают болезненные эрозии.
Фурункул – это выраженная форма фолликулита, при которой повреждаются глубокие ткани. Сначала возникает болезненный узелок, который со временем созревает и образует гнойный стержень на фоне некроза (отмирания тканей). Когда происходит вскрытие гнойника, выделяется гной и стержень. После этого рана заживает с образованием рубца.
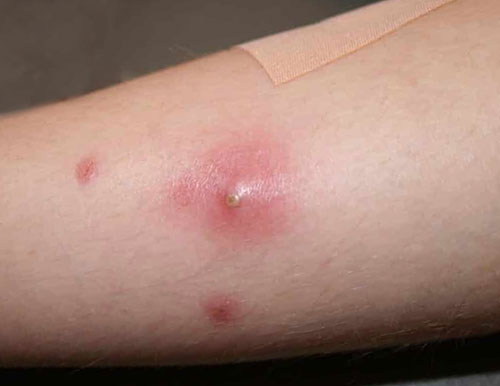
Карбункул – это более значительное образование, которое может объединять несколько фурункулов, поражая глубокие ткани до клетчатки, что приводит к образованию плотных участков с отеком. После вскрытия образуются крупные язвы, которые заживают с образованием выраженных рубцов.
Гидраденит – это воспаление потовых желез, склонное к хроническому течению. В области протоков потовых желез формируются узелки розово-синего цвета, которые вскрываются, выделяя жидкий гной.
Везикулопустулез – это поражение кожи, связанное с повышенным потоотделением. Этим заболеванием страдает кожа в складках, паховой области и на ягодицах. Появляются мелкие гнойнички, которые вскрываются и приводят к образованию корочек, эрозий или мокнущих участков. Участки высыпаний имеют склонность к слиянию.
Стрептококковое импетиго – болезнь, затрагивающая область лица, с покраснением, на фоне которого формируются пузырьки с жидкостью. После их вскрытия появляются корки или эрозии. Характерным симптомом является интенсивный зуд, который заставляет ребенка расчесывать пораженные участки, что способствует распространению инфекции.
Важно помнить
При наличии активной микробной инфекции обычно наблюдается повышение температуры, общее недомогание, капризность и раздражительность.
Диагностика
Когда пациент обращается к врачу с жалобами на гнойнички, специалист обязательно проведет тщательное обследование, чтобы выяснить истинную причину проблемы.
Необходимы клинический осмотр и забор мазков для микробиологического исследования, а также анализы крови и мочи с целью исключения сифилиса и системных инфекций. Важна также ПЦР-диагностика для выявления патогенов в отделяемом из ран. В дополнение требуется провести тесты на чувствительность выделенного микроорганизма к антибиотикам.
Осложнения
Пиодермия представляет собой опасное заболевание, так как она легко передается и может распространяться по коже при отсутствии адекватного лечения. Без серьезной терапии оно может прийти в хроническую форму, что затрудняет следующий процесс лечения. В тяжелых случаях на коже могут оставаться шрамы и рубцы.
У младенцев и детей младшего возраста обширные поражения кожи могут вызывать интоксикацию и лихорадку, с риском развития сепсиса. Хронические инфекции могут замедлять развитие ребенка, снижать его аппетит, провоцировать неврозы и капризы.
Лечение пиодермии у детей
Первоначальная инфекция требует активного подхода к лечению с использованием антибиотиков.
Важно отметить
Конкретные препараты и способы их применения назначаются врачом с учетом возраста ребенка, локализации воспаления и общего состояния пациента. При выборе антимикробных средств обязательно принимается во внимание результат теста на чувствительность к антибиотикам.
Если пиодермия осложняется другими заболеваниями, лечение основного заболевания проводится одновременно с терапией пиодермии.

Среди разрешенных антибиотиков чаще всего используются те, которые безопасны для детей и эффективны против возбудителей – защищенные пенициллины, цефалоспорины 2-3 поколения и макролиды. В случае локальных и неосложненных форм применяются местные антимикробные средства, такие как мази или кремы. Пероральный прием антибиотиков необходим при наличии осложнений или распространенных поражений. В среднем, острые формы пиодермии лечатся на протяжении недели, тогда как хронические могут требовать до двух недель.
Для детей до трех лет или старших в случае осложненных форм пиодермии (язвы, пузырьки, карбункулы) лечение осуществляется в стационаре. Назначаются антибиотики и внутривенные препараты для борьбы с гипоксией тканей, нормализации вязкости крови, а также препараты, поддерживающие функции печени, витамины группы В и микроэлементы.
При хронической форме пиодермии, когда поражение тканей глубоко, могут потребоваться гормональные мази, которые наносятся по специальной схеме. Первые три дня применяется чистый преднизолон, затем его разбавляют детским кремом, снижают концентрацию активного компонента постепенно.
Могут быть назначены специфические вакцины и глобулины, такие как антистафилококковые и антистрептококковые, которые вводятся по схеме, разработанной врачом.
Обработка пораженной кожи должна осуществляться до четырех раз в сутки, при этом спиртосодержащие препараты использовать не рекомендуется, так как они неэффективны и могут вызвать сухость и болевые ощущения. Нередко применяются 1%-ный раствор борной кислоты, фукорцин, йод, фурацилин и хлоргексидин. Перед нанесением антимикробной мази корочки предварительно удаляются.
Во время лечения рекомендуется принимать душ без использования мочалки и агрессивных моющих средств, а в рационе следует ограничить потребление легких углеводов и жиров.
Фурункулы и карбункулы требуют хирургического вскрытия для удаления некроза и гноя, после чего необходимо лечение антибиотиками и иммунотерапией. Важны также витамины и ультрафиолетовое облучение пораженных участков, а также введение иммуноглобулинов.
Профилактика
Основной профилактикой является правильный уход за кожей и изоляция детей, болеющих пиодермией. При первых проявлениях заболевания ребенка следует изолировать от других детей и показать врачу.
Для снижения вероятности гнойных инфекций важно правильно обрабатывать раны и царапины, используя антисептики без спирта (салфетки, растворы).
Необходимо систематическое закаливание и укрепление иммунной системы, забота о коже, регулярное пребывании на солнце и ежедневные водные процедуры без мыла, а также использование мягкого мыла дважды в неделю.
Как дома, так и на улице следует носить соответствующую сезону одежду, чтобы избежать перегрева и чрезмерного потоотделения, что может ослаблять иммунную систему и приводить к повреждениям кожи.
Важно активно заниматься лечением хронических инфекций, своевременно проводить санацию полости рта и миндалин, а также обеспечивать полноценное питание и прием витаминов в соответствии с возрастом.

Елена, 32 года, мама двоих детей: «Недавно мы столкнулись с пиодермией у младшего сына. У него появились красные пятна на коже, которые со временем начали гноиться. Я сначала решила, что это просто аллергия, но когда кожа стала хуже, обратилась к врачу. Нам назначили курс антибиотиков и обрабатывали пораженные участки антисептиками. Очень важно следить за личной гигиеной, чтобы не допустить повторного заражения. Теперь я стала ещё внимательнее относиться к здоровью детей.»

Игорь, 28 лет, отец семейства: «Моя дочь однажды столкнулась с пиодермией, когда ей было 5 лет. У нее появились небольшие гнойнички на коже, и они быстро распространились. Мы сразу обратились к педиатру, который подтвердил диагноз и рассказал, как правильно обрабатывать кожные покровы. Лечение подразумевало применение местных антибиотиков и ежедневные ванны с добавлением трав. Я был удивлен, как быстро это помогло, на протяжении недели всё пришло в норму.»

Анна, 27 лет, мама: «У моего 3-летнего сына была пиодермия, когда он начал посещать детский сад. Первые симптомы были незначительными — небольшие покраснения, но потом они стали развиваться. Я была в панике и сразу повела его к дерматологу. Врач назначил мази и рекомендовал не оставлять ребенка без присмотра на площадке, чтобы минимизировать контакт с другими детьми. Лечение заняло около двух недель, и теперь мы аккуратнее следим за его гигиеной и кожными проблемами.»
Вопросы по теме
Каковы потенциальные причины развития пиодермии у детей?
Пиодермия у детей может возникать по ряду причин. Одной из основных является ослабление иммунной системы, что делает организм уязвимым к инфекциям. Важно учитывать, что дети часто подвергаются физическим травмам, потерям кожи и царапинам, что может способствовать проникновению бактерий. Также предрасполагающими факторами могут быть наличие хронических кожных заболеваний, таких как экзема, недостаточная гигиена, а также контакт с другими инфекционными источниками, например, в детских садах и школах. Кроме того, аллергические реакции и неадекватный выбор одежды могут приводить к образованию повреждений кожи, усиливающих риск инфекции.
Как можно предотвратить пиодермию у детей в домашних условиях?
Профилактика пиодермии у детей начинается с соблюдения правил гигиены. Регулярное мытье рук, особенно после игр на улице и общения с другими детьми, — важный шаг в предотвращении инфекций. Также следует обучать детей избегать случайных травм и царапин, чтобы минимизировать риск появления открытых участков кожи. Важно поддерживать кожу ребенка увлажненной, используя подходящие увлажняющие средства, и следить за состоянием любых уже имеющихся дерматологических заболеваний. Обратите внимание на одежду: она должна быть из натуральных тканей, не создающих парниковый эффект, особенно в жаркую погоду. Наконец, не забывайте о регулярных медицинских осмотрах, чтобы своевременно выявлять и лечить начальные симптомы инфекций.
Какие меры следует предпринять при подозрении на пиодермию у ребенка?
Если у вас возникли сомнения по поводу возможной пиодермии у ребенка, первое и самое важное – обратиться к врачу для получения профессиональной консультации. Специалист сможет правильно оценить состояние кожи и при необходимости назначит соответствующие анализы. Не стоит заниматься самолечением, так как неправильная терапия может усугубить ситуацию. Кроме того, следите за состоянием кожи ребенка: если появляются новые высыпания, усиливается зуд или появляется температура, необходимо немедленно обратиться за врачебной помощью. Важно также информировать врача о наличии аллергий или хронических заболеваний, чтобы он мог назначить адекватное лечение, что поможет избежать осложнений и ускорить процесс выздоровления.








